Co powinniśmy wiedzieć o pozaszpitalnym zapaleniu płuc?
apalenie płuc to inaczej ostre zapalenie miąższu płucnego. Biorąc pod uwagę zakażenie przez drobnoustroje dzieli się je na pozaszpitalne i szpitalne zapalenie płuc. Pozaszpitalne zapalenie płuc (PZP) dzieli się ponadto na rozpoznawane w lecznictwie otwartym oraz w szpitalu.
Aby lekarz mógł rozpoznał PZP w lecznictwie otwartym chory musi spełniać odpowiednie kryteria:
- objawy ostrego zakażenia dolnych dróg oddechowych (kaszel + minimum jeden z innych objawów: krwioplucie, ból opłucnowy, duszność),
- nowe objawy zlokalizowane w badaniu przedmiotowym klatki piersiowej,
- minimum jeden objaw ogólnoustrojowy np. bóle mięśniowe, temperatura ciała 38 stopni Celsjusza lub więcej, poty i dreszcze,
- nie ma innych
- stwierdzanych objawów.
W przypadku rozpoznania PZP w szpitalu należy stwierdzić u chorego:
- objawy podmiotowe i przedmiotowe wskazujące na ostre zapalenie dolnych dróg oddechowych, patrz wyżej.
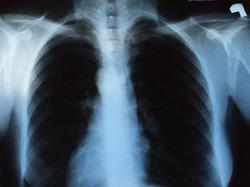
- na wykonanym zdjęciu RTG klatki piersiowej wykazać obecność nowych zacienień, których nie można wytłumaczyć w inny sposób.
Podane powyżej kryteria nie obejmują chorych na choroby nowotworowe, lub leczonych immunosupresyjnie, przyjętych z powodu zapalenia płuc na oddział hematologiczny, opieki paliatywnej, chorób zakaźnych, onkologiczny, leczonych z powodu AIDS oraz chorych z zaostrzeniem przewlekłej obturacyjnej choroby płuc. W kryteriach przyjętych przez American Thoracic Society i Infectious Diseases Society of America dodatkowo chory nie może być pensjonariuszem domu opieki ani nie był hospitalizowany w przeciągu ostatnich 14 dni.
Epidemiologia
Szacuje się że w Europie na PZP choruje około 5-12 na 1000 osób na rok, a wśród osób powyżej 75.rż. ponad 34 na 1000 osób. Śmiertelność u chorych leczonych ambulatoryjnie jest niewielka, nie przekracza 1%. U chorych hospitalizowanych śmiertelność jest zdecydowanie większa i wynosi 5-20%.
Etiologia patogeneza
Najczęstszymi gatunkami drobnoustrojów chorobotwórczych wywołującymi PZP są:
- Streptococcus pneumoniae,
- Mycoplasma pneumoniae,
- Chlamydophila pneumoniae,
- Legionella pneumophila
- Haemophillus influenzae.
Do zakażenia najczęściej dochodzi w wyniku mikroaspiracji treści z górnych dróg oddechowych. Miejsca te bardzo często skolonizowane są przez bakterie Gram-dodatnie (S. pneumoniae, H.influenzae, M.pneumoniae, M.catarrhalis), a także Klebsiella pneumoniae i inne pałeczki Gram-ujemne. Innym mechanizmem zakażenia jest zachłyśnięcie się treścią z jamy ustnej i górnych dróg oddechowych ( bakterie beztlenowe i tlenowe tworzące fizjologiczną florę jamy ustnej).
Trzecim sposobem zakażenia jest droga wziewna, poprzez inhalację kropelek wydzieliny z dróg oddechowych innego chorego kaszlącego. U osób z upośledzoną odpornością, oprócz wyżej wymienionych drobnoustrojów, czynnikiem etiologicznym mogą być również grzyby, wirusy i mykobakterie. Szczególnie sprzyjają kolonizacji górnych dróg odechowych: niedawna hospitalizacja, alkoholizm, cukrzyca, niewydolność nerek, leukopenia, częsta antybiotykoterapia, leki zmniejszające kwaśność treści żołądkowej.
Zobacz również:
Zobacz także:
Przyczyny zapalenia płuc. Jakie czynniki wywołują zapalenie płuc
Czynniki ryzyka zachorowania na PZP:
- palenie tytoniu,
- przewlekłą obturacyjna choroba płuc,
- cukrzyca,
- leczenie glikokortykosteroidami lub lekami immunosupresyjnymi,
- wziewanie pyłu metalicznego,
- podeszły wiek,
- przewlekła niewydolność serca,
- choroby przyzębia, próchnica i zła higiena jamy ustnej,
- stany sprzyjające zachłyśnięciu ( zatrucia lekami, uzależnienie od narkotyków, upojenie alkoholowe, zaburzenia świadomości, choroby układu nerwowego, choroby przełyku.
Objawy
U chorego na zapalenie płuc stwierdza się gorączkę, zwykle powyżej 38 stopni Celsjusza, kaszel z wykrztuszaniem ropnej wydzieliny, ból w klatce piersiowej o charakterze opłucnowym, duszność, przyspieszony oddech, dreszcze i poty. W badaniu przedmiotowym nad zmienionymi obszarami płuca stłumienie odgłosu opukowego, wzmożone drżenie głosowe w miejscu nacieku zapalnego, rzężenia drobnobańkowe, szmer oskrzelowy. Jeżeli w opłucnej będzie znajdował się płyn dodatkowo stwierdzi się osłabienie szmeru oddechowego, zniesienie drżenia głosowego oraz stłumienie odgłosu opukowego. Z reguły zapalenie płuc wywołane przez pneumokoki i mykoplazmy ma łagodniejszy przebieg niż zapalenie gronkowcowe, legionellowe i wywołane przez bakterie beztlenowe.
Zobacz także:
Objawy zapalenia płuc. Jak rozpoznać zapalenie płuc?
Rozpoznanie
Każdy chory przyjęty do szpitala z powodu podejrzenia zapalenia płuc, powinien mieć wykonane badanie laboratoryjne oceniające wykładniki stanu zapalnego, należy sprawdzić utlenowanie krwi. Ponadto wykonuje się RTG klatki piersiowej, badania mikrobiologiczne oraz w określonych sytuacjach bronchoskopię.
Różnicowanie
Należy brać pod uwagę również inne przyczyny dające objawy mogące mylnie sugerować zapalenie płuc. Są nimi: rak płuca, gruźlca, zatorowość płucnam, eozynofilowe zapalenie płuc, ostre śródmiąższowe zapalenie płuc, zmiany płucne w przebiegu choroby tkanki łącznej i układowych zapaleń naczyń.
Leczenie
W leczeniu ambulatoryjnym najskuteczniejszą metodą jest antybiotykoteriapia. Chorym należy ponadto zalecić odpoczynek, zaprzestanie palenia tytoniu oraz picie dużej ilości płynów, a jeżeli rozpozna się zapalenie opłucnej również paracetamol. W leczeniu szpitalnym oprócz antybiotykoterapii, jeżeli jest taka potrzeba stosuje się tlenoterapię, przetaczanie płynów i stosowanie suplementów żywieniowych. Jeżeli dojdzie do wysięku parapneumonicznego, należy wykonać nakłucie jamy opłucnej.
Antybiotykoterapia ambulatoryjnie ogranicza się do amoksycykliny lub makrolidów. W leczeniu szpitalnym oprócz wyżej wymienionych stosuje się m.in. fluorochinolony, ampicylinę, penicylinę benzylową, cefuroksym, ceftriakson lub amoksycyklinę z klawulanianem.
Chorzy leczeni ambulatoryjnie po 48 godzinach powinni zgłosić się na badanie kontrolne lub wcześniej jeżeli wystąpią objawy niepokojące.
W leczeniu szpitalnym konieczne jest częste monitorowanie temperatury ciała, częstotliwości oddechów, tętno, ciśnienie tętnicze, stan świadomości i saturację. Obok leczenia dużą rolę odgrywa również dieta przy zapalaniu płuc.
Powikłania
Do powikłań PZP zaliczamy:
- wysięk w jamie opłucnej i ropniaka opłucnej (występuje o 20-60% chorych, początkowo jest przejrzysty i jałowy; w przypadku zakażenia staje się mętny, bogaty w leukocyty i włóknik, stając się ropniakiem opłucnej)
- ropień płuca (zbiornik ropy w miąższu płuca; najczęściej powikłanie gronkowcowego zapalenia płuc; objawia się gorączką, kaszlem i wykrztuszaniem ropnej plwociny)
Zobacz także:
Piotr Kuc
Żródła:
Andrzej Szczeklik, Choroby wewnętrzne, stan wiedzy na rok 2011, wyd. Medycyna praktyczna 2011
Jerzy Stachura, Wenancjusz Domagała,Patologia - znaczy słowo o chorobie,Wydawnictwo PAU, Kraków 2009
Stanley L.Robbins, Patologia, wyd. Urban&Partner, Wrocław 2003